డయాబెటిస్ మెల్లిటస్ ప్యాంక్రియాటిక్ లోపం, బలహీనమైన ఇన్సులిన్ సున్నితత్వం లేదా ఈ కారకాల మిశ్రమ ప్రభావంతో సంబంధం ఉన్న మానవ శరీరంలో జీవక్రియ లోపాలను సూచిస్తుంది. డయాబెటిస్ మరియు గర్భం కలపవచ్చా అనే ప్రశ్నను ప్రపంచంలోని ప్రసిద్ధ ఎండోక్రినాలజిస్టులు చర్చించారు. ఈ రెండు భావనలను కలపకూడదని వారిలో చాలా మందికి ఖచ్చితంగా తెలుసు, కాని నిషేధాలు పిల్లవాడిని మోసే సమస్యను భరించలేవు. కౌమారదశ నుండి అనారోగ్య బాలికలకు శిక్షణ ఇవ్వడానికి ఉత్తమ ఎంపిక గుర్తించబడింది. రిమోట్ "డయాబెటిస్ పాఠశాలలు" కూడా ఉన్నాయి.
సాధారణ వర్గీకరణ
శిశువు గర్భం దాల్చే ముందు ఈ వ్యాధి మహిళల్లో సంభవిస్తుంది, మరియు ఈ రకమైన పాథాలజీని ప్రీజెస్టేషనల్ అంటారు. గర్భధారణ సమయంలో "చక్కెర వ్యాధి" కనిపించినట్లయితే, అటువంటి మధుమేహం గర్భధారణ (ICD-10 - O24.4 కొరకు కోడ్).
పాథాలజీ యొక్క మొదటి వైవిధ్యం శిశువు యొక్క విషయానికి తక్కువ అనుకూలంగా ఉంటుంది, ఎందుకంటే శిశువు యొక్క శరీరం గర్భం దాల్చిన క్షణం నుండి అనియంత్రిత అధిక గ్లూకోజ్ తీసుకోవడం జరుగుతుంది. ఇది జీవక్రియ ఒత్తిడి అభివృద్ధికి కారణమవుతుంది మరియు పుట్టుకతో వచ్చే క్రమరాహిత్యాలు మరియు వైకల్యాల రూపాన్ని రేకెత్తిస్తుంది.
రెండవ ఎంపిక మరింత నమ్మకమైనది. నియమం ప్రకారం, గర్భధారణ సమయంలో డయాబెటిస్ మెల్లిటస్ దాని రెండవ భాగంలో సంభవిస్తుంది, అంటే పిండం అవయవాలు మరియు వ్యవస్థలను ఉంచేటప్పుడు, అధిక చక్కెర స్థాయిల యొక్క ప్రతికూల ప్రభావం ఉండదు.
వ్యాధి యొక్క ప్రిజెస్టేషనల్ రూపం
2006 నుండి డెడోవ్ యొక్క వర్గీకరణ ప్రకారం, గర్భిణీ స్త్రీలలో ప్రీజెస్టేషనల్ డయాబెటిస్ ఈ క్రింది రూపాలు మరియు వ్యక్తీకరణలలో ఉంటుంది.
పాథాలజీ యొక్క తేలికపాటి రూపం టైప్ 2 డయాబెటిస్, ఇది ఆహారం ద్వారా సరిదిద్దబడుతుంది మరియు వాస్కులర్ డిజార్డర్స్ తో ఉండదు.
 ఇన్సులిన్ జాతుల పట్టిక
ఇన్సులిన్ జాతుల పట్టికసగటు రూపం ఏ రకమైన వ్యాధి అయినా, చక్కెరను తగ్గించే drugs షధాలను ఉపయోగించడం అవసరం, సమస్యలు లేకుండా లేదా వాటి ప్రారంభ దశలతో పాటు:
- విస్తరణ దశలో రెటినోపతి (విజువల్ ఎనలైజర్ యొక్క రెటీనా ట్రోఫిజం డిజార్డర్స్);
- మైక్రోఅల్బుమినూరియా రూపంలో నెఫ్రోపతీ (మూత్రంలో తక్కువ మొత్తంలో ప్రోటీన్తో మూత్రపిండాల నాళాల పాథాలజీ);
- న్యూరోపతి (నరాల నోడ్లు మరియు కణాలకు నష్టం).
చక్కెరలో తరచుగా చుక్కలు మరియు కెటోయాసిడోసిస్ యొక్క రూపంతో తీవ్రమైన రూపం.
తీవ్రమైన సమస్యలతో 1 లేదా 2 రకం వ్యాధి:
- రెటీనా ట్రోఫిక్ పాథాలజీ;
- బలహీనమైన మూత్రపిండ వాస్కులర్ ఫంక్షన్, మూత్రపిండ వైఫల్యం ద్వారా వ్యక్తమవుతుంది;
- డయాబెటిక్ అడుగు;
- కొరోనరీ ధమనుల స్క్లెరోసిస్;
- న్యూరోపతి;
- మస్తిష్క ప్రమాదం;
- కాళ్ళ ధమనుల మూసివేత.
రక్తంలో చక్కెరను తగ్గించే పనిని శరీరం యొక్క పరిహార యంత్రాంగాలు ఎలా ఎదుర్కోవాలో బట్టి, గర్భధారణ పూర్వ డయాబెటిస్ మెల్లిటస్ యొక్క అనేక దశలు ఉన్నాయి. వాటిలో ప్రతి దాని స్వంత ప్రయోగశాల సూచికలను పట్టికలో సూచించాయి (mmol / l లో).
| సూచిక సమయం | పరిహారం యొక్క దశ | సబ్కంపెన్సేషన్ స్టేజ్ | క్షీణత దశ |
| ఆహారం శరీరంలోకి ప్రవేశించే ముందు | 5,0-5,9 | 6,0-6,5 | 6.6 మరియు అంతకంటే ఎక్కువ |
| తిన్న తర్వాత గంటలు | 7,5-7,9 | 8,0-8,9 | 9.0 మరియు అంతకంటే ఎక్కువ |
| నిద్రవేళకు ముందు సాయంత్రం | 6,0-6,9 | 7,0-7,5 | 7.6 మరియు అంతకంటే ఎక్కువ |
గర్భధారణ రూపం
గర్భధారణ సమయంలో సంభవించిన డయాబెటిస్ మెల్లిటస్ కూడా వేరు చేస్తుంది. రక్తంలో గ్లూకోజ్ యొక్క పరిమాణాత్మక సూచికలను సాధారణ పరిమితుల్లో ఉంచే మార్గాన్ని బట్టి, ఒక వ్యాధిని వేరు చేయవచ్చు, అది ఆహారం ద్వారా భర్తీ చేయబడుతుంది మరియు ఇది డైట్ థెరపీ మరియు ఇన్సులిన్ వాడకం ద్వారా సరిదిద్దబడుతుంది.
పరిహార యంత్రాంగాల పని స్థాయి ప్రకారం, పరిహారం మరియు కుళ్ళిపోయే దశ ఉంది.
గర్భిణీ స్త్రీలలో డయాబెటిస్ అభివృద్ధి యొక్క విధానం
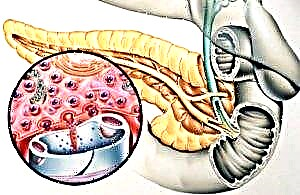
"స్వీట్ డిసీజ్" టైప్ 1 ప్యాంక్రియాస్ యొక్క కణాలలో విధ్వంసక మార్పుల నేపథ్యంలో అభివృద్ధి చెందుతుంది, ఇది ఇన్సులిన్ సంశ్లేషణకు బాధ్యత వహిస్తుంది. వంశపారంపర్య ప్రవర్తన యొక్క నేపథ్యానికి వ్యతిరేకంగా బాహ్య కారకాల యొక్క ప్రతికూల ప్రభావాల ఫలితంగా ఈ రూపం పుడుతుంది.

గర్భధారణతో సహా ఏదైనా మధుమేహానికి హైపర్గ్లైసీమియా ఆధారం
టైప్ 2 వ్యాధి, ఇన్సులిన్కు కణాలు మరియు శరీర కణజాలాల సున్నితత్వాన్ని ఉల్లంఘించడంతో పాటు, పోషకాహార లోపం, నిశ్చల జీవనశైలి కారణంగా అభివృద్ధి చెందుతుంది. గర్భిణీ స్త్రీల గర్భధారణ మధుమేహం దాని అభివృద్ధి విధానంలో పాథాలజీ యొక్క రెండవ వేరియంట్తో సమానంగా ఉంటుంది.
గర్భధారణ కాలంలో తల్లి మరియు బిడ్డల మధ్య స్థిరమైన సంబంధాన్ని అమలు చేయడానికి అవసరమైన మావి, గణనీయమైన మొత్తంలో హార్మోన్లను ఉత్పత్తి చేస్తుంది. మహిళల అడ్రినల్ గ్రంథులు పెద్ద మొత్తంలో కార్టిసాల్ను సంశ్లేషణ చేయటం ప్రారంభిస్తాయి మరియు శరీరం నుండి ఇన్సులిన్ను మూత్రంతో విసర్జించడం (ఇన్సులినేస్ యొక్క క్రియాశీలతను రేకెత్తిస్తుంది) శరీరంలోని కణాలు మరియు కణజాలాలు ఇన్సులిన్కు తక్కువ సున్నితంగా మారడానికి దారితీస్తుంది. ప్యాంక్రియాటిక్ కణాలు అవసరమైన మొత్తంలో హార్మోన్-క్రియాశీల పదార్ధాన్ని అభివృద్ధి చేయలేవు, ఇది రక్తంలో గ్లూకోజ్ పెరుగుదలకు మరియు వ్యాధి యొక్క గర్భధారణ రూపం అభివృద్ధికి దారితీస్తుంది.
పాథాలజీ లక్షణాలు
గర్భిణీ స్త్రీలో డయాబెటిస్ క్లినిక్ ఈ క్రింది అంశాలపై ఆధారపడి ఉంటుంది:
- వ్యాధి రూపం;
- పరిహారం యొక్క దశ;
- వైఫల్యం ఇప్పటికే ఎంతకాలం ఉంది;
- సమస్యల అభివృద్ధి;
- ఉపయోగించిన చికిత్స చరిత్ర.

గర్భధారణ మధుమేహం యొక్క సంకేతాలు గర్భధారణ రూపం యొక్క క్లినికల్ చిత్రంతో సమానంగా ఉంటాయి
చాలా సందర్భాలలో, గర్భధారణ రూపానికి వ్యక్తీకరణలు లేవు (గుప్త మధుమేహం) లేదా అవి చాలా అరుదు. హైపర్గ్లైసీమియా-నిర్దిష్ట లక్షణాలు కొన్నిసార్లు కనిపిస్తాయి:
- స్థిరమైన దాహం;
- పెరిగిన మూత్ర ఉత్పత్తి;
- శరీరంలోకి తగినంత ఆహారం తీసుకోవడం మధ్య అధిక ఆకలి;
- దురద చర్మం;
- ఫ్యూరున్క్యులోసిస్ వంటి దద్దుర్లు.
సాధ్యమయ్యే సమస్యలు
గర్భధారణ పూర్వపు మధుమేహంతో గర్భధారణ తల్లి మరియు బిడ్డల నుండి పెద్ద సంఖ్యలో సమస్యలను ఇస్తుంది, మరియు వ్యాధి యొక్క ఇన్సులిన్-ఆధారిత రూపం అటువంటి పరిస్థితులతో పాటు వ్యాధి యొక్క ఇతర రూపాల కంటే చాలా రెట్లు ఎక్కువ. కింది రోగలక్షణ పరిణామాలు అభివృద్ధి చెందుతాయి:
- సిజేరియన్ అవసరం;
- అభివృద్ధి ప్రమాణాలకు అనుగుణంగా లేని పెద్ద పండు;
- పుట్టినప్పుడు బరువు 4.5-5 కిలోల కంటే ఎక్కువ;
- ఎర్బ్ పక్షవాతం - భుజాల ఆవిష్కరణ యొక్క ఉల్లంఘన;
- వివిధ తీవ్రత యొక్క ప్రీక్లాంప్సియా అభివృద్ధి;
- పిల్లలలో లోపాలు మరియు పుట్టుకతో వచ్చే వైకల్యాలు;
- అకాల పుట్టుక;
- పిండం బాధ సిండ్రోమ్;
- గర్భం క్షీణిస్తుంది;
- పిండం జీవితంలో లేదా పుట్టిన మొదటి నెలలో పిండం మరణం.
అధిక-ప్రమాద సమూహాలలో 10-12 సంవత్సరాలకు పైగా మధుమేహం ఉన్న రోగులు, అంతకుముందు పెరినాటల్ మరణం, అలాగే ఒకటి లేదా అంతకంటే ఎక్కువ తీవ్రమైన సమస్యలు ఉన్నవారు మరియు మూత్ర మార్గ సంక్రమణ ఉన్న రోగులు ఉన్నారు.
పిల్లల వైపు సమస్యలు
డయాబెటిస్ అభివృద్ధి ఏ కాలంలో జరిగిందో మరియు శిశువు శరీరంపై అధిక చక్కెర ప్రభావం ఎంతకాలం మారిందనే దానిపై ఆధారపడి, మూడు ప్రధాన పాథాలజీలు ఉన్నాయి, వీటి అభివృద్ధి పిల్లల లక్షణం.
పుట్టుకతో వచ్చే వైకల్యాలు
వైకల్యాలు, పుట్టుకతో వచ్చే వైకల్యాలు మరియు అసాధారణతల అభివృద్ధి శిశువుల లక్షణం, దీని తల్లులు గర్భధారణకు ముందు మధుమేహం కలిగి ఉంటారు. పాథాలజీ యొక్క వ్యక్తీకరణలు మరియు సంకేతాలు "తీపి వ్యాధి" లేకుండా తల్లుల నుండి పిల్లలలో కనిపించే వాటి నుండి ఆచరణాత్మకంగా భిన్నంగా లేవు:
- ఒకటి లేదా రెండు మూత్రపిండాలు లేకపోవడం;
- గుండె వాల్వ్ లోపాలు;
- వెన్నుపాము అభివృద్ధి యొక్క అసాధారణతలు;
- న్యూరల్ ట్యూబ్ లోపాలు;
- అవయవాల అసాధారణ అమరిక;
- నాసికా సెప్టం యొక్క పాథాలజీ;
- పెదవులు మరియు అంగిలి యొక్క విభజన;
- కేంద్ర నాడీ వ్యవస్థ నుండి క్రమరాహిత్యాలు.

ఒక కిడ్నీ లేకపోవడం తల్లి యొక్క ప్రీజెస్టివ్ డయాబెటిస్ నేపథ్యానికి వ్యతిరేకంగా పిల్లల శరీరం యొక్క పాథాలజీ యొక్క వైవిధ్యం
ఆకస్మిక గర్భస్రావం
గర్భధారణ పూర్వపు మధుమేహంతో బాధపడుతున్న మహిళల్లో, ఆకస్మిక గర్భస్రావం జరిగే అవకాశం చాలా రెట్లు ఎక్కువ. ఇది పిండం యొక్క జన్యుపరమైన అసాధారణతలతో సంబంధం కలిగి ఉండదు, దీనికి వ్యతిరేకంగా ఆరోగ్యకరమైన తల్లులలో గర్భస్రావాలు సంభవిస్తాయి, కానీ మావి లోపం మరియు పిల్లల పుట్టుకతో వచ్చే వైకల్యాల అభివృద్ధి, జీవితానికి అనుకూలంగా లేదు.
Macrosomia
ఇది రోగలక్షణ పరిస్థితి, ఇది పుట్టిన సమయంలో పిల్లల బరువు అధికంగా పెరుగుతుంది (4.5-5 కిలోల పైన). మాక్రోసోమియా అభివృద్ధికి సిజేరియన్ అవసరం, పిల్లలకి ఎక్కువ గాయం మరియు తల్లి పుట్టిన కాలువ కారణంగా ఉంటుంది.
డయాబెటిస్ ప్రెగ్నెన్సీ ప్లానింగ్
శిశువు గర్భం దాల్చే ముందు డయాబెటిస్ నిర్ధారణ ఉన్న మహిళలు ఈ స్థితిలో గర్భం ప్లాన్ చేయడం ఎంత ముఖ్యమో తెలుసుకోవాలి మరియు అర్హత కలిగిన నిపుణుడిచే నిరంతరం పర్యవేక్షించబడాలి.
ప్రణాళికలో ఈ క్రింది అంశాలతో సహా పరీక్ష మరియు వైద్య చరిత్ర ఉన్నాయి:
- వ్యాధి యొక్క సమస్యల ఉనికి;
- డయాబెటిస్ రూపం యొక్క శుద్ధీకరణ;
- వ్యక్తిగత డైరీలో నమోదు చేయబడిన స్వీయ పర్యవేక్షణ డేటా;
- సారూప్య వ్యాధుల ఉనికి;
- కుటుంబ చరిత్ర;
- వంశపారంపర్య పాథాలజీల ఉనికి.
కింది పరీక్షలు కూడా నిర్వహిస్తారు:
- రక్తపోటు కొలత, కార్డియాలజిస్ట్తో సంప్రదింపులు;
- నేత్ర వైద్యుడిచే పరీక్ష, రెటినోపతి యొక్క ప్రారంభ దశల చికిత్స;
- కొరోనరీ హార్ట్ డిసీజ్ (ECG, ఎకోకార్డియోగ్రఫీ) కొరకు స్క్రీనింగ్;
- రక్త బయోకెమిస్ట్రీ;
- థైరాయిడ్ హార్మోన్ల సూచికల వివరణ;
- రోగి యొక్క మానసిక ఆరోగ్యాన్ని అంచనా వేయడం.

రక్తం అనేది మధుమేహానికి వ్యతిరేకంగా అనేక రోగనిర్ధారణ చర్యలకు ఉపయోగించే జీవ ద్రవం
అదనంగా, చెడు అలవాట్లు ఉంటే వాటిని వదిలివేయడం అవసరం, భవిష్యత్ శిశువుపై ప్రతికూల ప్రభావాన్ని నివారించడానికి ఒక మహిళ తీసుకున్న drugs షధాల యొక్క సమగ్ర విశ్లేషణ.
వ్యతిరేక
పిల్లవాడిని మోయడానికి సంపూర్ణ లేదా సాపేక్ష విరుద్ధమైన పరిస్థితులు ఉన్నాయి. సంపూర్ణమైనవి:
- తీవ్రమైన మూత్రపిండాల నష్టం;
- ఇస్కీమిక్ గుండె జబ్బులు;
- దృశ్య విశ్లేషణకారి యొక్క ప్రగతిశీల పాథాలజీ.
డయాబెటిస్ మెల్లిటస్ మరియు గర్భం - ఈ కలయిక ఈ క్రింది సందర్భాల్లో అవాంఛనీయమైనది (వ్యక్తిగతంగా పరిగణించబడుతుంది):
- మహిళ వయస్సు 40 సంవత్సరాలు;
- భార్యాభర్తలిద్దరిలో మధుమేహం ఉండటం;
- డయాబెటిస్ మెల్లిటస్ మరియు రీసస్ సెన్సిటైజేషన్;
- డయాబెటిస్ మెల్లిటస్ మరియు క్రియాశీల క్షయ;
- వ్యాధి నేపథ్యంలో వైకల్యాల చరిత్ర కలిగిన పిల్లల జననం;
- గర్భం యొక్క మొదటి త్రైమాసికంలో కెటోయాసిడోసిస్;
- దీర్ఘకాలిక మూత్రపిండ వ్యాధి;
- సామాజిక జీవన పరిస్థితులు.
గర్భధారణ సమయంలో మధుమేహం నిర్ధారణ
స్త్రీ జననేంద్రియ నిపుణుడు-ఎండోక్రినాలజిస్ట్ గర్భిణీ స్త్రీ యొక్క శరీరాన్ని పరిశీలిస్తాడు, ఉదరం యొక్క చుట్టుకొలత, గర్భాశయ ఫండస్ యొక్క ఎత్తు, స్త్రీ యొక్క ఎత్తు మరియు బరువు మరియు కటి యొక్క పరిమాణాన్ని కొలుస్తుంది. రోగి బరువు అంచనా ఒక ముఖ్యమైన రోగనిర్ధారణ సూచిక. మొదటి పరీక్షలో గర్భిణీ చూపించే ఫలితాల ఆధారంగా, వారు నెలలు మరియు వారాల నాటికి అనుమతించదగిన బరువు పెరుగుట యొక్క షెడ్యూల్ను తయారు చేస్తారు.
ప్రయోగశాల విశ్లేషణ ఈ క్రింది పరీక్షలను కలిగి ఉంటుంది:
- సాధారణ క్లినికల్ పరీక్షలు (రక్తం, మూత్రం, బయోకెమిస్ట్రీ);
- రక్త లిపిడ్లు మరియు కొలెస్ట్రాల్;
- గడ్డకట్టే సూచికలు;
- మూత్ర సంస్కృతి;
- జిమ్నిట్స్కీ ప్రకారం మూత్రం, నెచిపోరెంకో ప్రకారం;
- ఆడ హార్మోన్ల స్థాయిని నిర్ణయించడం;
- మూత్రంలో అసిటోన్ యొక్క నిర్ణయం;
- అల్బుమినూరియా కోసం రోజువారీ మూత్రం.
గర్భిణీ స్త్రీలలో పాథాలజీ ఉనికిని నిర్ణయించడానికి అనుమతించే నిర్దిష్ట పద్ధతుల్లో ఒకటి నోటి గ్లూకోస్ టాలరెన్స్ పరీక్షగా పరిగణించబడుతుంది. ఇది ఉపవాసం రక్తం, సాంద్రీకృత హైపరోస్మోలార్ గ్లూకోజ్ ద్రావణాన్ని త్రాగటం మరియు మరింత రక్త నమూనాను కలిగి ఉంటుంది (1, 2 గంటల తరువాత). ఫలితం కణాలు మరియు శరీర కణజాలాల సున్నితత్వాన్ని చూపుతుంది.

గ్లూకోస్ టాలరెన్స్ కోసం పరీక్ష - గర్భిణీ స్త్రీని తప్పనిసరి పరీక్ష చేసే దశలలో ఒకటి
గర్భధారణ సమయంలో డయాబెటిస్ నిర్వహణ మరియు చికిత్స
వ్యక్తిగత డైరీలో డేటాను తదుపరి రికార్డింగ్తో రక్తంలో చక్కెర స్థాయిలను స్వీయ పర్యవేక్షణ నిర్వహించే సామర్థ్యం ఒక అవసరం. గర్భధారణ సమయంలో, క్లినికల్ సిఫార్సులు రోజుకు 7 సార్లు సూచికలను పర్యవేక్షించవలసిన అవసరాన్ని సూచిస్తాయి. మూత్రంలో కీటోన్ శరీరాల స్థాయిని కొలవడానికి పరీక్ష స్ట్రిప్స్ కూడా ఉన్నాయి. ఇది ఇంట్లో చేయవచ్చు.
పవర్ మోడ్
ఆహారం యొక్క దిద్దుబాటు మరియు వ్యక్తిగత మెనూ యొక్క పునర్విమర్శ మీకు చక్కెర స్థాయిలను ఆమోదయోగ్యమైన పరిమితుల్లో ఉంచడానికి, కీటోయాసిడోసిస్ అభివృద్ధిని నిరోధించడానికి మరియు స్త్రీ అధిక బరువు పెరగడానికి అనుమతిస్తుంది. వినియోగించే కార్బోహైడ్రేట్ల మొత్తాన్ని రోజువారీ ఆహారంలో 35% కి పరిమితం చేయాలని నిపుణులు సిఫార్సు చేస్తున్నారు. ప్రోటీన్ ఆహారాలలో 25% తినాలి, మిగిలిన 40% అసంతృప్త కొవ్వులు ఉండాలి.
గర్భిణీ పోషణ క్రింది విధంగా ఉంటుంది:
- అల్పాహారం - రోజువారీ కేలరీలలో 10%;
- భోజనం - 30% వరకు;
- విందు - 30% వరకు;
- ప్రధాన భోజనం మధ్య స్నాక్స్ - 30% వరకు.
ఇన్సులిన్ చికిత్స
మేము వ్యాధి యొక్క పూర్వ-గర్భధారణ రూపం గురించి మాట్లాడితే, టైప్ 1 మరియు టైప్ 2 డయాబెటిస్తో గర్భం యొక్క మొదటి సగం అవసరమైన ఇన్సులిన్తో సమానంగా ఉంటుంది, అయితే 24 వ వారం తరువాత వ్యాధి యొక్క ఇన్సులిన్-స్వతంత్ర రూపంతో అవసరం పెరుగుతుంది. గర్భధారణ కాలంలో, యాక్ట్రాపిడ్, హుములిన్ ఆర్, నోవోరాపిడ్, హుమలాగ్కు ప్రాధాన్యత ఇవ్వబడుతుంది.

ఇన్సులిన్ థెరపీ మరియు ఆహారాన్ని సరిదిద్దగల సామర్థ్యం - శరీర అవయవాలు మరియు వ్యవస్థల యొక్క తీవ్రమైన రుగ్మతల నుండి శిశువు మరియు తల్లిని రక్షించే సామర్థ్యం
ఇన్సులిన్ చికిత్స యొక్క గొప్ప అవసరం 24 నుండి 30 వ వారం వరకు లక్షణం, 35 వ తరువాత ఇది గణనీయంగా తగ్గుతుంది. కొంతమంది నిపుణులు .షధాల నిర్వహణకు పంప్ వ్యవస్థను ఉపయోగించే అవకాశం గురించి మాట్లాడుతారు. శిశువు గర్భధారణకు ముందు పంపులను ఉపయోగించిన మహిళలకు ఇది ప్రభావవంతంగా ఉంటుంది.
శారీరక శ్రమ
ఇన్సులిన్-ఆధారిత రకం డయాబెటిస్ వ్యాయామానికి చాలా సున్నితంగా ఉంటుంది. గర్భిణీ యొక్క తగినంత కార్యాచరణ ఇన్సులిన్ యొక్క పరిపాలనను భర్తీ చేయడానికి అనుమతించిన సందర్భాలు ఉన్నాయి. టైప్ 1 వ్యాధి ఒత్తిడికి అంత సున్నితమైనది కాదు, మరియు అధిక కార్యాచరణ, దీనికి విరుద్ధంగా, హైపోగ్లైసీమియా దాడులకు కారణమవుతుంది.
ఆసుపత్రిలో చేరాల్సిన అవసరం ఉంది
డయాబెటిస్ యొక్క గర్భధారణ పూర్వపు సమక్షంలో, గర్భిణీ స్త్రీ మూడుసార్లు ఆసుపత్రిలో ఆసుపత్రిలో చేరారు:
- 8-10 వారాలలో - పరిహార యంత్రాంగాల పనిని నిర్ణయించడానికి, సమస్యల ఉనికిని స్పష్టం చేయడానికి, స్త్రీకి శిక్షణ ఇవ్వడానికి, ఆహార దిద్దుబాటు మరియు చికిత్సను నిర్వహించడానికి.
- 18-20 వారాలలో - శిశువు మరియు తల్లి నుండి పాథాలజీల నిర్ధారణ, సమస్యల నివారణ, జీవక్రియ ప్రక్రియల దిద్దుబాటు.
- 35-36 వారాలలో - ప్రసవానికి లేదా ప్రసవానికి తయారీకి.
పదం మరియు డెలివరీ పద్ధతి
ఏ రకమైన వ్యాధితోనైనా శిశువు పుట్టడానికి అత్యంత అనుకూలమైన కాలం 37 వారాలు. 36 వ వారం నుండి, ఈ క్రింది సూచికలు ప్రతి రోజు పర్యవేక్షించబడతాయి:
- పిల్లవాడిని కదిలించడం;
- హృదయ స్పందన వినడం;
- రక్త ప్రవాహ పరీక్ష.
మధుమేహం యొక్క సమస్యలు లేకపోతే, పిండం యొక్క తల ప్రదర్శన విషయంలో, కటి యొక్క సాధారణ పరిమాణాలతో, ఒక స్త్రీ తనంతట తానుగా జన్మనిస్తుంది. కింది పరిస్థితులలో ప్రారంభ జననం అవసరం:
- శిశువు యొక్క శ్రేయస్సులో క్షీణత;
- తల్లి యొక్క ప్రయోగశాల సూచికల క్షీణత;
- మూత్రపిండ వైఫల్యం అభివృద్ధి;
- దృశ్య తీక్షణతలో పదునైన తగ్గుదల.
చనుబాలివ్వడం
1 వ రకం వ్యాధికి బిడ్డకు తల్లిపాలు ఇవ్వడానికి ఆచరణాత్మకంగా ఎటువంటి వ్యతిరేకతలు లేవు, పిల్లలకి పుట్టుకతో వచ్చే గాయాలు లేదా సమస్యలు లేకపోతే. ప్రసూతి మూత్రపిండ వైఫల్యం యొక్క పురోగతి మాత్రమే అవాంఛనీయ ఎంపిక.

తల్లి పాలివ్వడాన్ని "తీపి వ్యాధి" నేపథ్యంలో తల్లి మరియు బిడ్డల మధ్య సన్నిహిత సంబంధాన్ని ఏర్పరచుకోవటానికి అనుమతించబడిన దశ.
టైప్ 2 కి ప్రసవానంతర ఇన్సులిన్ థెరపీ అవసరం, ఎందుకంటే చక్కెర స్థాయిలను తగ్గించే మందులు అదేవిధంగా శిశువు శరీరాన్ని ప్రభావితం చేస్తాయి. సహజ దాణా ముగిసిన తరువాత, తదుపరి చికిత్స యొక్క వ్యూహాలను సమీక్షించడానికి మీరు ఎండోక్రినాలజిస్ట్ను సంప్రదించాలి.
గర్భిణీ సమీక్షలు
నాకు 28 వారాల గర్భం ఉంది, ప్రోటాఫాన్ మరియు నోవోరాపిడ్ ఇంజెక్ట్. గర్భం నేపథ్యంలో, ప్రోటోఫాన్ రాత్రి హైపోగ్లైసీమియా ఇవ్వడం ప్రారంభించింది. నా డాక్టర్ నన్ను లెవెమిర్కు బదిలీ చేశాడు. ఇప్పుడు నాకు తెలియని దు rief ఖం. Drug షధంలో చక్కెర తగ్గుతుంది. నేను గొప్పగా భావిస్తున్నాను.
అందరికీ హలో! నాకు టైప్ 1 డయాబెటిస్ ఉంది. గర్భం 12 వారాలు. వారు ఎక్కువ కాలం నమోదు చేసుకోవటానికి ఇష్టపడలేదు, ఎందుకంటే నేను పిల్లవాడిని భరించగల సర్టిఫికేట్ వారికి అవసరం. ఉదయాన్నే వేధింపులకు గురై, చక్కెర 9 కి పెరిగింది. ఉదయం ఎలా "జోక్" చేయాలో డాక్టర్ వివరించారు. ఇప్పుడు పరిస్థితి మెరుగుపడింది, నమోదు చేయబడింది.
ఆమె మధుమేహంతో అనారోగ్యానికి గురై, నిర్ధారణ అయిన 4 సంవత్సరాల తరువాత గర్భవతి అయింది. 34 వారాల వరకు భరించింది. గ్లూకోజ్ స్థాయి బాగా పెరిగింది, సిజేరియన్ చేసింది. అమ్మాయి బలహీనంగా ఉంది, చెడుగా breathing పిరి పీల్చుకుంది. ఆమెకు ఇప్పుడు 5 సంవత్సరాలు, తోటివారికి భిన్నంగా లేదు.